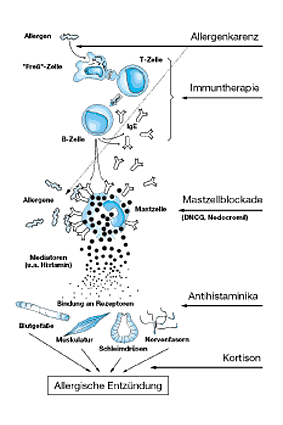
Dr. med. Gerald HanfDr. med. Juliane Ackermann-SimonDr. med. Katarzyna HansenPrivatärztliche GemeinschaftspraxisAllergie- und Asthma-Zentrum Westend
Praxis Hanf, Ackermann u. Hansen Spandauer Damm 130, Haus 9
14050 Berlin
Tel. 030 / 30 20 29 10
Fax 030 / 30 20 29 20
anmeldung@allergie-experten.de
Fachbuch zu sämtlichen Allergieformen

Trautmann & Kleine-Tebbe: Vollständig überarbeitete 3. Auflage 2017, 544 S., 177 Abb., gebunden (incl. Digital-Version)
ISBN: 9783131421838
Thieme Verlag 6-2017
Einführung mit kommentierten Kasuistiken (klinische Fälle)

Kleine-Tebbe & Jappe: Überarbeitete Buchausgabe nach "Allergologie"-Heft 8/9-2013, 154 S., 32 Abb., 17 Tab.,
ISBN: 978-3-87185-491-0
Dustri-Verlag 9-2014
Fachbuch zur Molekularen Allergologie

Jörg Kleine-Tebbe & Thilo Jakob (Hrsg.):
1. Auflage, 392 S., 190 Abb., gebunden
ISBN: 978-3-662-45220-2
Springer Medizin 10-2015
Fachbuch (engl.) zur Molekularen Allergologie (free access)

PM Matricardi, J Kleine-Tebbe, HJ Hoffmann, R Valenta, M Ollert (Hrsg.): Molecular Allergology User´s Guide 2016. ISBN: 978-3-033-05653-4. Veröffentlicht durch die EAACI (europäische Allergologenvereinigung), 6-2016, Download als PDF-Datei (38,6 MB), dazu auf das Cover klicken